Quels en sont les symptômes ? Comment soigne-t-on les poussées ? Quels sont les nouveaux traitements ?
Normalement, le système immunitaire est conçu pour protéger le corps contre les infections et les maladies, mais dans le cas d'une maladie auto-immune, il attaque les tissus et les organes sains.
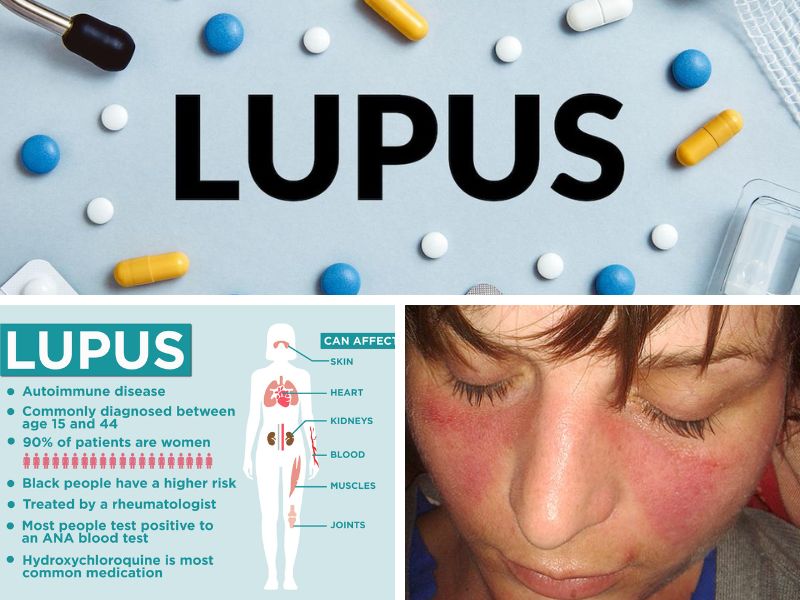
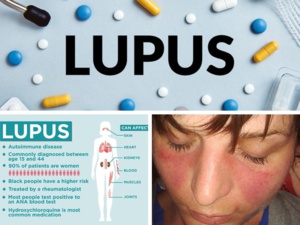
Les maladies auto-immunes peuvent affecter différents organes du corps, tels que les articulations, les muscles, la peau, les glandes endocrines, les vaisseaux sanguins et les organes internes tels que les reins, le foie et les poumons. Les symptômes peuvent varier selon le type et la gravité de la maladie, mais peuvent inclure de la fatigue, de la douleur, de l'inflammation, des éruptions cutanées, des douleurs articulaires, des problèmes respiratoires et des troubles neurologiques.
Les causes exactes des maladies auto-immunes ne sont pas entièrement comprises, mais il est pensé qu'elles sont liées à une combinaison de facteurs génétiques et environnementaux. Il n'y a pas de traitement curatif pour les maladies auto-immunes, mais les traitements actuels se concentrent sur la gestion des symptômes, la prévention des poussées et la réduction de l'inflammation.
Il est important de noter que les maladies auto-immunes peuvent être chroniques et avoir un impact significatif sur la qualité de vie. C'est pourquoi il est essentiel de travailler en étroite collaboration avec un professionnel de la santé pour diagnostiquer et traiter la maladie de manière appropriée et individuelle.
Les personnes atteintes de lupus connaissent souvent des périodes de poussées, qui sont des périodes où les symptômes s'aggravent. Les poussées peuvent être déclenchées par une exposition excessive au soleil, des infections ou un stress émotionnel. Le traitement des poussées de lupus vise à réduire l'inflammation et à soulager les symptômes. Les médicaments couramment prescrits pour traiter les poussées de lupus comprennent les corticostéroïdes, les antipaludéens et les immunosuppresseurs.
Toutefois, le terrain génétique et l'influence de l'environnement semblent jouer un rôle. Particulièrement, l'exposition au soleil pourrait être l'un des facteurs aggravants de l'apparition du lupus, d'où la nécessité de protéger sa peau.
Par ailleurs, le stress serait probablement l'une des causes associées au lupus : les gens stressés voient leurs défenses immunitaires baisser et seraient ainsi plus vulnérables à l'apparition d'un lupus. spécialiste.
Malheureusement, il n'existe pas de traitement curatif pour le lupus.
Les traitements actuels visent principalement à soulager les symptômes et à prévenir les complications. Les personnes atteintes de lupus peuvent également prendre des mesures pour réduire le risque de poussées, telles que porter des vêtements protecteurs et éviter une exposition excessive au soleil.
Cependant, il y a de l'espoir pour les personnes atteintes de lupus. Des recherches sont en cours pour développer de nouveaux traitements pour cette maladie.
Par exemple, certains médicaments biologiques ciblent des protéines spécifiques impliquées dans la réponse immunitaire, ce qui pourrait réduire l'inflammation et améliorer les symptômes du lupus.
De plus, les chercheurs étudient également l'utilisation de la thérapie génique pour traiter le lupus en modifiant génétiquement les cellules du système immunitaire.
En conclusion, le lupus est une maladie chronique auto-immune qui affecte de nombreux organes différents et pour laquelle il n'existe pas encore de traitement curatif.
Les traitements actuels visent à soulager les symptômes et à prévenir les complications, tandis que de nouvelles recherches sont en cours pour développer de nouveaux traitements pour cette maladie. Les personnes atteintes de lupus devraient travailler en étroite collaboration avec leur médecin pour gérer leur condition et trouver les meilleures options de traitement pour eux.
Il existe différents types de lupus, chacun ayant des caractéristiques et des symptômes distincts
Lupus cutané : il se manifeste principalement par des lésions cutanées, telles que des plaques rouges et squameuses, des cloques ou des ulcères, qui apparaissent sur le visage, le cuir chevelu, le cou, les bras ou les jambes. Le lupus cutané peut être divisé en deux sous-types : le lupus cutané chronique, qui est souvent bénin, et le lupus cutané subaigu, qui peut être plus grave et nécessiter un traitement médicamenteux.
Lupus induit par les médicaments : il peut se développer chez certaines personnes après avoir pris certains médicaments, tels que des anticonvulsivants, des antibiotiques ou des médicaments pour le cœur. Les symptômes peuvent être similaires à ceux du lupus érythémateux systémique, mais disparaissent généralement après l'arrêt du médicament.
Lupus néonatal : il se produit lorsque des anticorps auto-immuns produits par une mère atteinte de lupus traversent le placenta et affectent le fœtus. Les symptômes chez le nouveau-né peuvent inclure une éruption cutanée, une faiblesse musculaire, une insuffisance cardiaque ou des problèmes hématologiques.
Il est important de noter que le lupus est une maladie complexe et que chaque personne atteinte peut présenter des symptômes différents. Les symptômes et la gravité de la maladie peuvent également varier au fil du temps, même chez la même personne. Un diagnostic précis est donc essentiel pour déterminer le type de lupus et le traitement approprié.
L'hydroxychloroquine, également connue sous le nom de Plaquenil©, est l'un des traitements les plus couramment prescrits pour le lupus.
Le choix du traitement dépendra de plusieurs facteurs, tels que la gravité et le type de lupus, ainsi que des symptômes individuels de chaque patient. Dans certains cas, d'autres médicaments peuvent être prescrits avant ou en même temps que l'hydroxychloroquine, en fonction des besoins du patient.
Cela dit, l'hydroxychloroquine est souvent considérée comme un médicament de première ligne pour le traitement du lupus, car il peut aider à réduire l'inflammation, la douleur et les éruptions cutanées associées à la maladie. Il est également utilisé pour prévenir les poussées de lupus et réduire le risque de complications, telles que les maladies cardiaques et les lésions rénales.
Il convient de noter que l'hydroxychloroquine peut prendre plusieurs semaines à plusieurs mois pour être efficace, et certains patients peuvent ne pas répondre à ce médicament. Dans ces cas, d'autres options de traitement peuvent être envisagées.
Au fil des années, de nouveaux traitements pour le lupus ont été développés et approuvés par les autorités sanitaires.
Il n’existe pas encore de traitement permettant une guérison définitive du lupus érythémateux disséminé (ou systémique).
Les traitements actuels ont plusieurs objectifs : traiter les poussées du lupus et les éventuelles complications (dues à la maladie ou à un traitement prescrit pour une précédente poussée) ; prévenir les rechutes, en obtenant des rémissions parfois très longues ; préserver la qualité de vie et l’insertion professionnelle (ou la scolarité de l’enfant, si c’est lui qui est malade).
Le traitement repose sur des médicaments (antipaludéens, corticoïdes, immunosuppreseurs etc.) et parfois sur d’autres soins. Le type de traitement dépend donc de la forme du lupus et de la sévérité des symptômes.
Voici quelques exemples de nouveaux traitements pour le lupus :
Benlysta SC : une forme injectable de belimumab a été approuvée par la FDA en 2017 pour le traitement du lupus érythémateux systémique.
Anifrolumab : approuvé par la FDA en 2021, l'anifrolumab est un autre médicament biologique qui cible une protéine impliquée dans l'activation des cellules immunitaires. Il est utilisé pour traiter le lupus érythémateux systémique modéré à sévère chez les adultes.
Voclosporine : un médicament oral en développement, la voclosporine, cible une enzyme appelée calcineurine, qui est impliquée dans la réponse immunitaire. Les résultats préliminaires des essais cliniques ont montré que la voclosporine peut réduire les symptômes du lupus et améliorer la qualité de vie des patients.
La recherche progresse pas à pas dans la compréhension des mécanismes inflammatoires associés à cette maladie auto-immune.
Les essais cliniques se multiplient. L’une des voies de recherche est de repositionner des traitements utilisés dans d’autres indications, en procédant par analogies. Plus récemment, une meilleure compréhension des voies de signalisation impliquées dans l’inflammation du lupus a permis le développement de traitements ciblés et moins toxiques à base d’anticorps monoclonal bloquant la voie de l’interféron, une protéine de l’inflammation fortement activée dans la maladie.
Il est important de noter que chaque personne atteinte de lupus peut réagir différemment aux traitements, et que les choix de traitement dépendent souvent de la gravité des symptômes et de l'étendue de la maladie.
Les patients atteints de lupus doivent discuter avec leur médecin de toutes les options de traitement disponibles pour eux, y compris les nouveaux médicaments en cours de développement.
Si vous présentez des symptômes de lupus, il est important de consulter un médecin dès que possible.
Un médecin généraliste ou un médecin de famille : Si vous présentez des symptômes tels que de la fièvre, de la fatigue, des douleurs articulaires, une éruption cutanée ou des problèmes gastro-intestinaux, votre médecin généraliste ou votre médecin de famille peut être en mesure de vous aider à identifier les premiers signes de la maladie et à vous orienter vers un spécialiste.
Un rhumatologue : Les patients atteints de lupus ont souvent des douleurs articulaires et des gonflements. Un rhumatologue est un spécialiste qui se concentre sur le traitement des maladies qui affectent les articulations, les muscles et les os.
Un dermatologue : Le lupus peut causer des éruptions cutanées et des lésions, qui peuvent être traitées par un dermatologue.
Un néphrologue : Le lupus peut également affecter les reins, en particulier chez les patients atteints de lupus érythémateux systémique. Un néphrologue est un spécialiste des maladies rénales et peut aider à diagnostiquer et à traiter les problèmes rénaux liés au lupus.
Un immunologue : Un immunologue est un spécialiste qui se concentre sur le système immunitaire et peut aider à diagnostiquer et à traiter les maladies auto-immunes telles que le lupus.
Selon l’Association marocaine des maladies auto-immunes et systémiques (AMMAIS)
Plus étonnant encore, elle est assimilée à tort par beaucoup à une affection contagieuse, du type du sida, ce qui ne peut qu’isoler un peu plus les malades












 L'accueil
L'accueil